Immunsystem versus Virus: Warum Omicron Experten von Anfang an beunruhigte
Getty Images / Katrina Kohn / Science Photo Library
Seit der Erstbeschreibung von omicron machen sich Forscher Sorgen um die Art des SARS-CoV-2-Virus. Durch einen Blick auf die Liste der Mutationen, die es trägt, können Wissenschaftler eine Zahl identifizieren, die die Variante wahrscheinlich ansteckender macht. Andere Mutationen waren besorgniserregender, da sie wahrscheinlich die Fähigkeit des Immunsystems störten, das Virus zu erkennen, wodurch es ein Risiko für diejenigen darstellen konnte, die geimpft wurden oder eine frühere Infektion hatten.
Der Grund für diese begrabenen Befürchtungen lag auf der Hand: Wissenschaftler konnten sich einfach die Aminosäuresequenz im Coronavirus-Spike-Protein ansehen und sehen, wie gut das Immunsystem darauf reagieren würde.
Dieses Wissen basiert auf jahrelanger Untersuchung der Funktionsweise des Immunsystems sowie vielen spezifischen Informationen zu seinen Wechselwirkungen mit SARS-CoV-2. Im Folgenden finden Sie eine Beschreibung dieser Wechselwirkungen, zusammen mit ihren Auswirkungen auf die virale Evolution und aktuelle und zukünftige Varianten.
Ts und BS
Um die Funktion des Immunsystems zu verstehen, ist es am einfachsten, seine Reaktionen in Kategorien einzuteilen. Da ist zunächst die angeborene Immunantwort, die eher die allgemeinen Merkmale von Krankheitserregern als die spezifischen Merkmale einzelner Bakterien oder Viren erkennt. Die angeborene Reaktion wird nicht durch Impfungen oder eine vorherige Exposition mit dem Virus reguliert, daher ist sie für die Diskussion von Varianten nicht wirklich relevant.
Was uns interessiert, ist die adaptive Immunantwort, die bestimmte Merkmale von Krankheitserregern erkennt und ein Gedächtnis erzeugt, das eine schnelle und starke Reaktion hervorruft, wenn der gleiche Krankheitserreger erneut gesehen wird. Es ist die adaptive Immunantwort, die wir mit Impfstoffen stimulieren.
Die adaptive Reaktion kann auch in Kategorien unterteilt werden. Im Hinblick auf relevante Immunantworten interessieren uns vor allem solche, die durch antikörperproduzierende B-Zellen vermittelt werden. Der andere große Teil der adaptiven Immunität, die T-Zelle, verwendet einen völlig anderen Mechanismus, um Krankheitserreger zu identifizieren. Wir wissen nicht viel über die T-Zell-Antwort auf SARS-CoV-2, aber darauf kommen wir später zurück. Im Moment konzentrieren wir uns auf Antikörper.
Antikörper sind große Aggregate (molekular gesprochen) von vier Proteinen. Die meisten Proteine sind bei allen Antikörpern ähnlich, sodass Immunzellen darauf reagieren können. Aber jedes der vier Proteine hat eine variable Region, die sich in jeder produzierenden B-Zelle unterscheidet. Viele der veränderten Bereiche sind nutzlos, andere erkennen die Proteine des Körpers und werden ausgeschieden. Zufälligerweise haben einige Antikörper jedoch variable Regionen, die einen Teil des vom Krankheitserreger gebildeten Proteins erkennen.
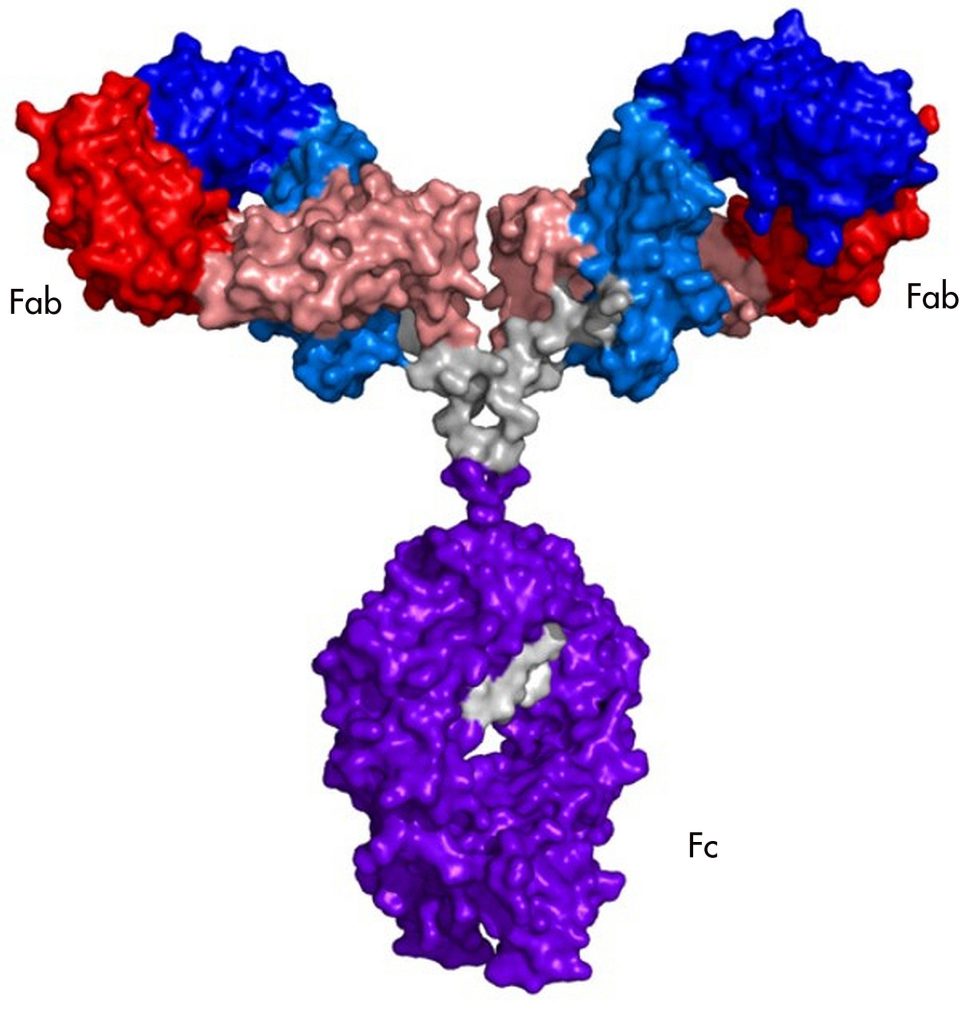
Der Teil des Erregerproteins, den der Antikörper erkennt, wird als Epitop bezeichnet. Epitope unterscheiden sich von Protein zu Protein, aber sie teilen einige Merkmale. Es muss sich auf der Außenseite des Proteins befinden und nicht in seinem Inneren vergraben sein, damit der Antikörper es überhaupt treffen kann. Sie enthalten oft polare Aminosäuren oder sind geladen, da diese stärkere Wechselwirkungen mit dem Antikörper eingehen.
Sie können sich nicht einfach die Aminosäuren im Antikörper ansehen und entscheiden, woran er haftet. Wenn Sie jedoch über ausreichende Mengen eines bestimmten Antikörpers verfügen, ist es möglich, ein sogenanntes „Epitop-Mapping“ durchzuführen, bei dem festgestellt wird, wo der Antikörper an das Protein bindet. In einigen Fällen kann dies eine genaue Liste der Aminosäuren umfassen, die der Antikörper erkennt.
Im Allgemeinen erleichtert das Vorhandensein von erregergebundenen Antikörpern in der Blutbahn den Nachweis und die Eliminierung des Erregers durch spezialisierte Immunzellen – für diese Funktion spielt es keine Rolle, wo der Antikörper haftet. Es gibt aber auch spezifische Wechselwirkungen, die das Virus in einigen Fällen inaktivieren können, wie wir weiter unten sehen werden.

„Böser Kaffee-Nerd. Analyst. Unheilbarer Speckpraktiker. Totaler Twitter-Fan. Typischer Essensliebhaber.“
